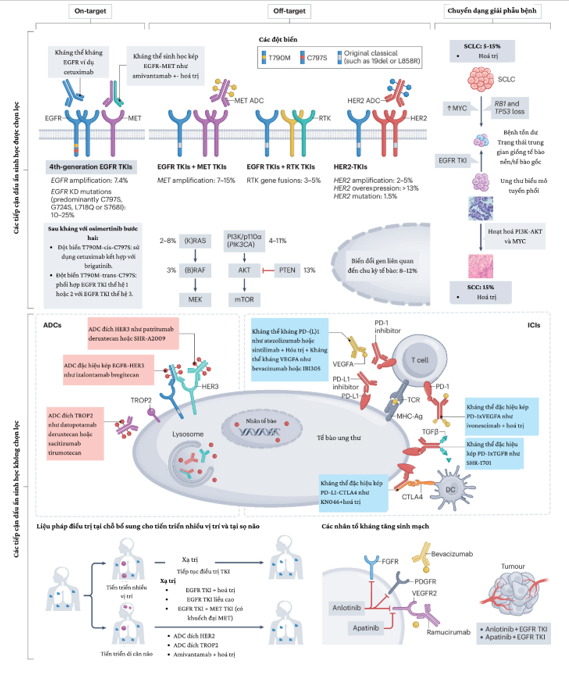
CASE LÂM SÀNG: CHẨN ĐOÁN BỆNH NHÂN ĐỒNG MẮC BA LOẠI UNG THƯ TẠI TRUNG TÂM Y HỌC HẠT NHÂN VÀ UNG BƯỚU, BỆNH VIỆN BẠCH MAI
GS. TS. Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương, PGS. TS. Phạm Văn Thái, BSNT. Đỗ Thị Thu Trang
Trung tâm Y học hạt nhân và Ung bướu, bệnh viện Bạch Mai
Ung thư hiện nay vẫn là một trong những nguyên nhân hàng đầu gây tử vong trên toàn cầu, với gánh nặng bệnh tật ngày càng gia tăng. Theo dữ liệu từ GLOBOCAN 2022, thế giới ghi nhận gần 20 triệu ca ung thư mới mỗi năm, trong đó ung thư phổi là loại ung thư phổ biến nhất với khoảng 2,5 triệu ca mắc mới, chiếm khoảng 12,4% tổng số ca ung thư toàn cầu . Ung thư vú đứng thứ hai về tỷ lệ mắc chung và là ung thư phổ biến nhất ở nữ giới, với khoảng 2,3 triệu ca mắc mới, tương đương khoảng 1/4 tổng số ung thư ở phụ nữ
Ở phụ nữ, ung thư vú và ung thư cổ tử cung là hai bệnh lý ác tính có ý nghĩa quan trọng về sức khỏe cộng đồng. Ung thư vú là ung thư thường gặp nhất, trong khi ung thư cổ tử cung đứng thứ tư với khoảng 660.000 ca mắc mới mỗi năm trên toàn thế giới . Đáng chú ý, phần lớn các trường hợp ung thư cổ tử cung xảy ra tại các quốc gia đang phát triển, phản ánh sự khác biệt trong tiếp cận tầm soát và dự phòng.
Trong bối cảnh đó, việc phát hiện sớm thông qua các chương trình tầm soát có ý nghĩa đặc biệt quan trọng, không chỉ giúp cải thiện tiên lượng từng bệnh lý riêng lẻ mà còn tạo điều kiện phát hiện các trường hợp hiếm gặp như đa ung thư nguyên phát đồng thời.
Sau đây chúng tôi xin trình bày một trường hợp lâm sàng đặc biệt: Mắc đồng thời ba ung thư nguyên phát, bao gồm ung thư cổ tử cung, ung thư phổi và ung thư vú, tại Trung tâm Y học hạt nhân và ung bướu – bệnh viện Bạch Mai. Trường hợp được trình bày trong báo cáo này, với ba ung thư nguyên phát được phát hiện ở giai đoạn còn khả năng phẫu thuật, là minh chứng rõ ràng cho giá trị của chiến lược tầm soát và chẩn đoán sớm trong thực hành ung thư học hiện đại.
Họ và tên: N.T.A; Giới: Nữ; Tuổi: 65
Lý do vào viện: Tự sờ thấy u vú phải
Tiền sử:
Bản thân: Ung thư cổ tử cung đã phẫu thuật, Tăng huyết áp
Gia đình: Bố đẻ ung thư phổi; Anh trai ung thư đại tràng
Bệnh sử: Năm 2017 bệnh nhân được chẩn đoán Ung thư cổ tử cung FIGO IA2 đã phẫu thuật cắt tử cung toàn bộ, sau đó theo dõi định kì, giải phẫu bệnh cổ tử cung: ung thư biểu mô vảy xâm nhập, không sừng hóa. Tháng 1/2026 bệnh nhân ở nhà tự sờ thấy u vú phải, đi khám bệnh phát hiện u vú phải, u phổi phải.
Tình trạng lúc vào viện:
Bệnh nhân tỉnh, Glasgow 15 điểm
Toàn trạng: ECOG 0 (*)
Chiều cao: 157cm; cân nặng: 69kg
Không ho, không khó thở
Tuyến giáp không sờ thấy
Hạch cổ 2 bên không sờ thấy
Khối vị trí 10 giờ vú phải kích thước khoảng 2 cm mật độ chắc di động, ấn không đau
Không chảy dịch bất thường núm vú, không sần da cam
Phổi rì rào phế nang rõ, không ran
Bụng mềm không chướng
Sẹo mổ cũ thành bụng liền tốt
Không có triệu chứng của các cơ quan khác
(* Chú thích: chỉ số ECOG đánh giá triệu chứng lâm sàng và khả năng hoạt động của bệnh nhân, mức 0 điểm tương ứng với không có triệu chứng và hoạt động bình thường, mức 4 điểm tương ứng với có nhiều triệu chứng và nằm toàn bộ thời gian).
Cận lâm sàng:
Xét nghiệm máu:
Công thức máu: Các chỉ số trong giới hạn bình thường
Đông máu: Các chỉ số trong giới hạn bình thường
Sinh hóa máu
CEA: 127,7 ng/ml (tăng)
CA 15-3: 18,9 U/ml (trong giới hạn bình thường)
Cyfra 21-1: 3,4 ng/ml (trong giới hạn bình thường)
SCC: 0.29 ng/ml (giảm)
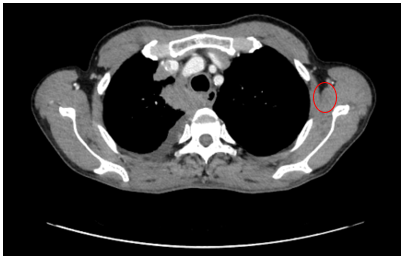
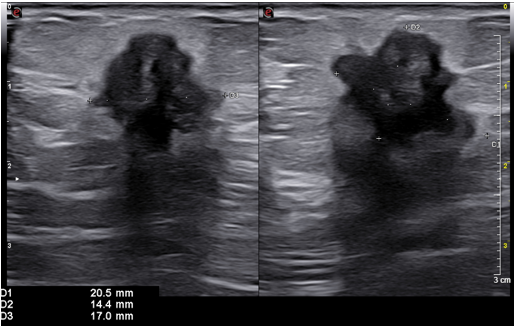
Siêu âm: Hình ảnh khối vị trí 10h vú phải kích thước khoảng 14x20x17mm (BIRADS 5).
Hình 1: Tuyến vú phải: Nhu mô vị trí 10h cách núm vú 5cm có khối giảm âm kích thước, bờ không đều tua gai, có phần gấp góc, co kéo nhu mô xung quanh kích thước khoảng 14x20x17mm
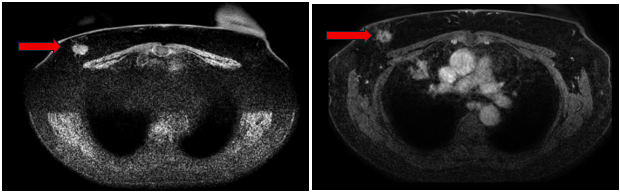
Cộng hưởng từ tuyến vú: Hình ảnh khối vú phải (BIRADS 5).. Không thấy bất thường vú trái. (BIRADS C1).
Hình 2: Vú phải: Vị trí 10h cách núm 10cm có nốt 22x17x15mm, bờ tua gai, ngấm thuốc mạnh tăng dần, co kéo bề mặt da (mũi tên đỏ)
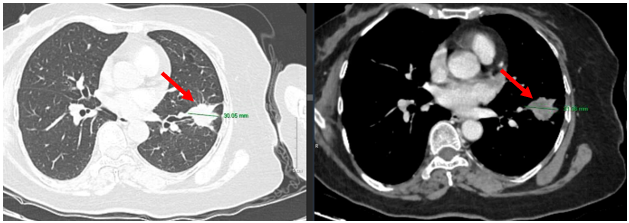
Cắt lớp vi tính lồng ngực: Hình ảnh theo dõi u thùy trên phổi phải. Vài hạch trung thất. U vú phải
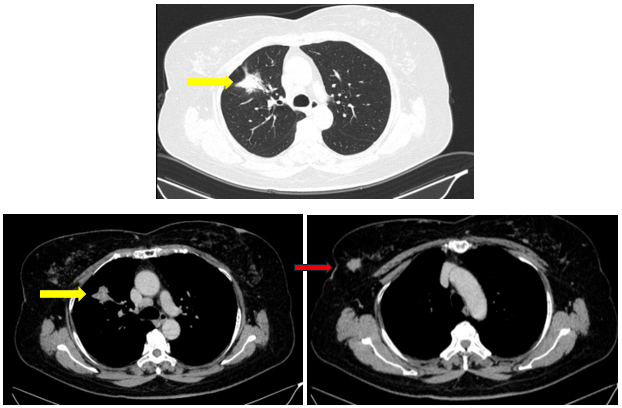
Hình 3: Phổi phải: nhu mô thùy trên phổi phải có nốt đặc bờ tua gai kích thước 28×16 mm. Vài hạch trung thất, lớn nhất kích thước 16×11 mm (mũi tên vàng). Ghi nhận: nốt tỉ trọng tổ chức kích thước 22×15 mm nhu mô 1/4 trên ngoài vú phải, bờ thùy múi ngấm thuốc mạnh sau tiêm (mũi tên đỏ). Vài hạch nhỏ hố nách phải
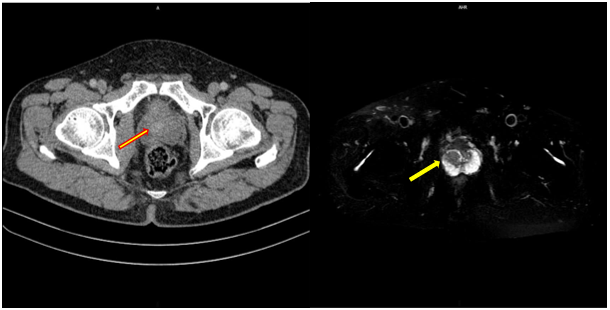
Cắt lớp vi tính ổ bụng: Hình ảnh cắt lớp vi tính ổ bụng chưa phát hiện bất thường
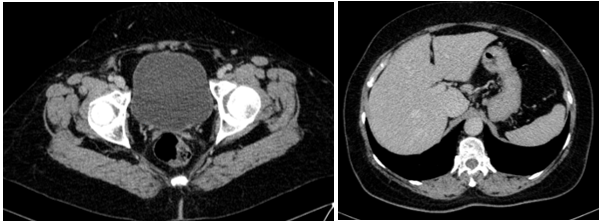
Hình 4: Tử cung đã cắt. Hình ảnh cắt lớp vi tính ổ bụng chưa phát hiện bất thường
Cộng hưởng từ sọ não: Hiện không thấy tổn thương thứ phát trên phim chụp.
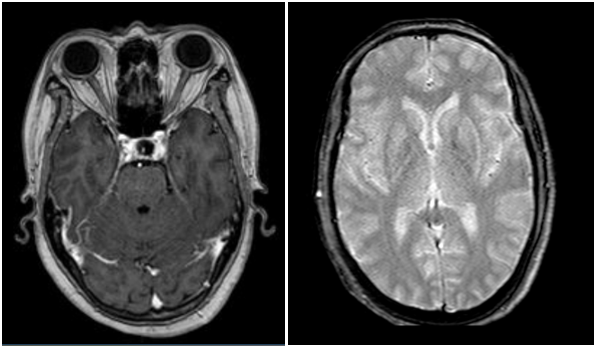
Hình 5: Hiện không thấy tổn thương thứ phát trên phim chụp
PET/CT:
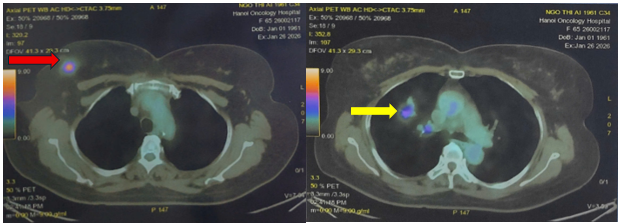
Hình 6: Hình ảnh nốt tổn thương tỉ trọng mô mềm ¼ trên ngoai vú phải kích thước 14x22mm tăng chuyển hóa FDG (SUV max 8,21) (mũi tên đỏ). Hình ảnh khối thùy trên phổi phải kích thước 18x31mm bờ tua gai, tăng chuyển hóa FDG, SUV max 4,68. Vài hạch trung thất nhóm 4R, hạch rốn phổi phải lớn nhất đường kính 12mm, tăng chuyển hóa FDG, SUV max 3,48 (mũi tên vàng)
Các xét nghiệm khác: trong giới hạn bình thường.
Bệnh nhân được sinh thiết u vú, sinh thiết u phổi
Mô bệnh học vú phải: Ung thư biểu mô, xâm nhập, típ NST, độ II, nhóm phân tử Luminal B, HER2 dương tính.
Nhuộm hóa mô miễn dịch: ER (+) 98%, PR (+) 5%, HER2 (+++) 100%, Ki67 (+) 25%. CK5/6 âm tính
Mô bệnh học phổi phải: Ung thư biểu mô tuyến
Chẩn đoán: Ung thư biểu mô tuyến thùy trên phổi phải cT2N2M0/ Ung thư biểu mô xâm nhập vú phải cT2N0M0, Luminal B, Her 2 (+)/ Ung thư biểu mô vảy cổ tử cung đã phẫu thuật, Tăng huyết áp
Bệnh nhân được phẫu thuật cắt bỏ tuyến vú cải biên (Patey) do ung thư vú phải ngày 06/02/2026
Giải phẫu bệnh sau mổ:
Nhận xét đại thể: Bệnh phẩm vú toàn bộ kèm da và núm vú kích thước 16.5×14.6 cm. Cách núm vú 6cm (4h), cách diện cắt đáy gần nhất 1.5cm, cách diện cắt bên gần nhất 3cm, có u kích thước 2.7×1.7x2cm, trắng chắc ranh giới không rõ, co kéo. Xơ mỡ có các hạch kích thước từ 0.5-1.5cm.
Vi thể: Các mảnh cắt lấy vào mô tuyến vú và mô u. Tế bào u nhân lớn, kiềm tính, đa hình thái mức độ vừa, rải rác nhân chia sắp xếp thành đám, dây hoặc gợi cấu trúc ống. U xâm nhập mạch. Mô đệm tăng sinh xơ mạnh. Diện cắt đáy và diện cắt bên không có u. Các mảnh cắt mô hạch thấy cấu trúc hạch bị xóa thay vào đó là mô u. Tế bào u nhân lớn, kiềm tính hạt nhân rõ, bào tương sáng, sắp xếp thành đám.
Chẩn đoán mô bệnh học: Ung thư biểu mô xâm nhập, NST độ II. U xâm nhập mạch. Diện cắt đáy và diện cắt bên không có u. 01/11 hạch có ung thư biểu mô di căn.
Hóa mô miễn dịch: Ung thư biểu mô xâm nhập, NST độ II. U xâm nhập mạch. Diện cắt đáy và diện cắt bên không có u. Kết quả nhuộm hóa mô miễn dịch: ER: Dương tính 3+; 90%; PR: Dương tính 2+; 10%; Ki-67: Dương tính 20%; Her-2: Dương tính 2+, Dual ISH: Có khuếch đại Her2 trên Dual-ISH
Bệnh nhân được phẫu thuật nội soi cắt thuỳ trên phổi phải, nạo vét hạch 20/03/2026
Giải phẫu bệnh sau mổ:
Nhận xét đại thể: Thùy phổi kích thước 12x8x4cm, cách diện cắt phổi 1,5cm, có 1 u kích thước 3,7×2,5×2,4cm, xám chắc, ranh giới không rõ, màng phổi tương ứng co kéo (6L). -Hạch nhóm 7: 1 bệnh phẩm giống hạch kích thước 2×1,2×0,4cm (B1). Hạch rốn phổi: 2 mảnh 0,6 và 0,7cm (B2). Hạch nhóm 2+4: Các mảnh giống hạch kích thước 0,6 đến 1cm
Vi thể: Tế bào u nhân lớn, bất thường, sắp xếp thành cấu túc tuyến nang (35%), nhú (60%), vi nhú (5%). Mô đệm xung quanh u phản ứng xơ viêm mạnh. Mô u xâm lấn màng phổi, mô u xâm nhập mạch. Các mảnh cắt vào mô hạch nhóm 7, hạch rốn phổi và hạch nhóm 2+4: thấy cấu trúc hạch bị xóa thay vào đó là mô u. Tế bào u nhân lớn, kiềm tính hạt nhân rõ, bào tương sáng, sắp xếp thành cấu trúc tuyến, đám
Chẩn đoán mô bệnh học: Ung thư biểu mô tuyến hỗn hợp thành thần nhú (60%), nang (35%), vi nhú (5%). Mô u xâm lấn màng phổi, mô u xâm nhập mạch. (pT2a). 08/21 hạch di căn (Hạch nhóm 7: 02/04 hạch di căn ung thư biểu mô. Hạch nhóm 2+4: 05/13 hạch di căn ung thư biểu mô. Hạch rốn phổi: 01/04 hạch di căn ung thư biểu mô)
Xét nghiệm đột biến gen: EGFR dương tính: mất đoạn trên exon 19, ALK âm tính
Chẩn đoán xác định: Ung thư biểu mô tuyến thùy trên phổi phải đã phẫu thuật pT2N2M0/ Ung thư biểu mô xâm nhập vú phải đã phẫu thuật pT2N1M0, Luminal B, Her 2 (+)/ Ung thư biểu mô vảy cổ tử cung đã phẫu thuật, Tăng huyết áp
Hướng điều trị: Bệnh nhân có chỉ định điều trị bổ trợ cho cả 2 bệnh ung thư: Điều trị hóa trị bổ trợ kết hợp với điều trị đích cho ung thư phổi và ung thư vú. Trong khi đó, ung thư cổ tử cung đã dược kiểm soát tốt bằng phẫu thuật và chưa có dấu hiệu của bệnh tái phát, di căn
Bàn luận:
Ung thư cổ tử cung thường liên quan chặt chẽ đến nhiễm HPV nguy cơ cao, với khả năng phát hiện sớm thông qua tầm soát bằng Pap smear và HPV DNA testing, từ đó cải thiện đáng kể tiên lượng. Ung thư phổi giai đoạn sớm, đặc biệt khi được phát hiện tình cờ qua chụp CT liều thấp, có thể đạt tỷ lệ sống còn cao nếu được phẫu thuật triệt căn. Trong khi đó, với sự hỗ trợ của chẩn đoán hình ảnh và sinh thiết lõi, cho phép phát hiện bệnh ung thư vú, ở giai đoạn sớm, điều trị bảo tồn vú kết hợp xạ trị với hiệu quả tương đương phẫu thuật triệt căn trong nhiều trường hợp.
Trường hợp này là một minh chứng điển hình nhưng hiếm gặp của đa ung thư nguyên phát đồng thời, khi một bệnh nhân được chẩn đoán đồng thời ba loại ung thư khác nhau bao gồm ung thư phổi, ung thư vú và ung thư cổ tử cung. Điểm đáng chú ý là cả ba khối u đều được phát hiện ở giai đoạn còn khả năng phẫu thuật triệt căn, cho phép can thiệp điều trị với mục tiêu chữa khỏi, thay vì chỉ kiểm soát bệnh. Điều này nhấn mạnh vai trò then chốt của việc phát hiện sớm trong cải thiện tiên lượng, đặc biệt khi mỗi loại ung thư đều có các phương pháp tầm soát hiệu quả như chụp CT liều thấp đối với ung thư phổi, nhũ ảnh đối với ung thư vú, và Pap smear hoặc HPV testing đối với ung thư cổ tử cung.
Trường hợp này đặt ra những thách thức đáng kể trong việc xác định chiến lược điều trị tối ưu, bao gồm lựa chọn trình tự can thiệp, đánh giá nguy cơ phẫu thuật tích lũy và phối hợp đa chuyên khoa. Ngoài ra, việc phân biệt giữa ung thư nguyên phát đa ổ và di căn cũng đóng vai trò then chốt trong lập kế hoạch điều trị. Thông qua báo cáo này, chúng tôi nhằm mục tiêu làm rõ các đặc điểm lâm sàng, cận lâm sàng và hướng tiếp cận điều trị cá thể hóa cho bệnh nhân. Đồng thời, ca bệnh góp phần cung cấp thêm bằng chứng thực tiễn về quản lý các ung thư nguyên phát đồng thời ở giai đoạn sớm, qua đó tối ưu hóa kết cục điều trị và nâng cao chất lượng chăm sóc bệnh nhân.
Sự hiện diện đồng thời của ba ung thư nguyên phát trên cùng một bệnh nhân đặt ra nhiều thách thức trong thực hành lâm sàng, nhưng đồng thời cũng gợi mở về tầm quan trọng của việc đánh giá toàn diện và tiếp cận đa chuyên khoa. Đây không chỉ là vấn đề điều trị mà còn liên quan đến nhận diện các yếu tố nguy cơ chung và chiến lược theo dõi lâu dài. Trường hợp này góp phần nhấn mạnh rằng, với hệ thống sàng lọc hiệu quả và nhận thức y tế được nâng cao, việc phát hiện ung thư ở giai đoạn sớm hoàn toàn khả thi, từ đó mở ra cơ hội điều trị triệt căn ngay cả trong những tình huống phức tạp như đa ung thư nguyên phát.
Cuối cùng, sự hiện diện của nhiều ung thư nguyên phát cũng đặt ra vấn đề về yếu tố nguy cơ chung, bao gồm yếu tố di truyền, môi trường và nội tiết, mặc dù trong nhiều trường hợp không xác định được nguyên nhân rõ ràng. Theo dõi lâu dài cần được thực hiện chặt chẽ nhằm phát hiện sớm tái phát hoặc ung thư mới, đồng thời quản lý tốt các bệnh lý đi kèm như tăng huyết áp để tối ưu hóa tiên lượng toàn diện cho bệnh nhân.