CASE LÂM SÀNG:
ĐIỀU TRỊ BỆNH NHÂN MẮC HAI LOẠI UNG THƯ: UNG THƯ HẮC TỐ TÁI PHÁT DI CĂN VÀ UNG THƯ BIỂU MÔ TẾ BÀO GAN
TẠI TRUNG TÂM Y HỌC HẠT NHÂN VÀ UNG BƯỚU, BỆNH VIỆN BẠCH MAI.
GS.TS. Mai Trọng Khoa, BSNT. Nguyễn Văn Tiến, BSNT. Đỗ Thị Thu Trang, PGS.TS. Phạm Cẩm Phương, TS. Phạm Văn Thái,.
Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai
Theo GLOBOCAN 2022, tại Việt Nam, ung thư gan đứng hàng thứ hai về tỷ lệ bệnh mới mắc với 24502 trường hợp (chiếm 13,6%) và đứng hàng thứ nhất về tỷ lệ tử vong với 23333 trường hợp (chiếm 19,4%). Bên cạnh đó, ung thư hắc tố ác tính thì ít gặp hơn với tỷ lệ mới mắc chỉ chiếm 0,11% (200 trường hợp) đứng thứ 30 và tỷ lệ tỷ vong chiếm 0,1% (122 trường hợp) đứng thứ 22.
Dưới đây chúng tôi xin báo cáo một trường hợp ung thư hắc tố ác tính tái phát di căn trên bệnh nhân bị ung thư biểu mô tế bào gan đã điều trị ổn định tại trung tâm y học hạt nhân và ung bướu bệnh viên Bạch Mai.
Họ và tên bệnh nhân: Nguyễn. Đ. N Giới: Nam Tuổi: 79
Địa chỉ: TP. Thanh Hóa – T. Thanh Hóa
Ngày vào viện: Tháng 3/2024
Lý do vào viện: Khám định kỳ
Bệnh sử:
-Tháng 8/2020, bệnh nhân đi khám định kỳ phát hiện u ở gan, chụp cộng hưởng từ ổ bụng có: hình ảnh u gan phải tính chất HCC (HepatoCellular Carcinoma, là ung thư biểu mô tế bào gan), xét nghiệm máu AFP: 6,5 ng/ml (bình thường < 5ng/ml), antiHCV dương tính.
Bệnh nhân được sinh thiết u gan, kết quả mô bệnh học là ung thư biểu mô tế bào gan.
Sau đó bệnh nhân được hội chẩn và được chỉ định điều trị bằng kỹ thuật xạ trị trong chọn lọc với hạt vi cầu phóng xạ Y-90 (SIRT: Selective Internal Radiation Therapy), sau điều trị bệnh đáp ứng một phần.
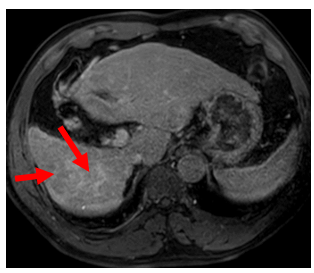
Hình 1: Hình ảnh chụp cộng hưởng từ ổ bụng tháng 8/2020: Hình ảnh hai nốt khu trú kích thước 35x36mm và 14x15mm, vị trí gan phải tính chất động học HCC (mũi tên đỏ).
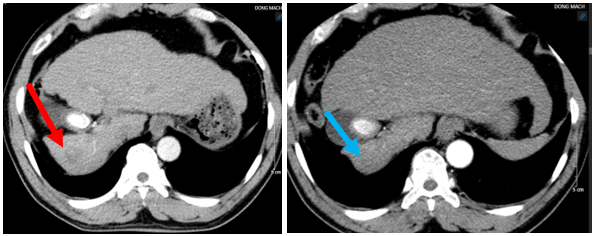
Hình 2: Hình ảnh chụp cắt lớp vi tính ổ bụng tháng 1/2021 (bên trái) và tháng 4/2022 (bên phải): Hình ảnh u gan phải sau điều trị kích thước 18×22 mm, còn tăng sinh mạch (mũi tên đỏ). Hình ảnh u gan phải sau điều trị kích thước 18×22 mm, không còn tăng sinh mạch (mũi tên xanh).
– Tháng 9/2022, bệnh nhân được phát hiện u hắc tố vùng thái dương chẩm bên trái, không phát hiện tổn thương ở các vị trí khác, nên được phẫu thuật lấy rộng u, giải phẫu bệnh sau mổ: U hắc tố ác tính, sau đó được xạ trị sau mổ. Sau điều trị bệnh ổn định. Bệnh nhân đi khám định kỳ thường xuyên.
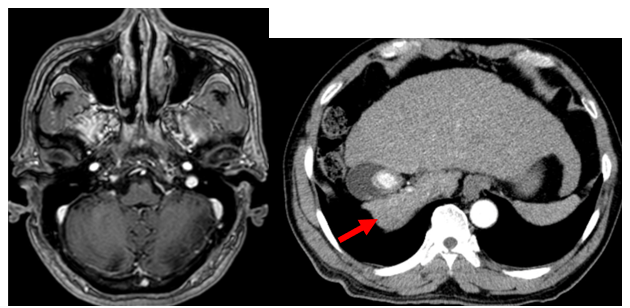
Hình 3: Hình ảnh cộng hưởng từ sọ (bên trái) và cắt lớp vi tính ổ bụng (bên phải) tháng 9/2022: Chưa phát hiện hình ảnh tổn thương (hình bên trái). Hình ảnh u gan phải sau điều trị kích thước 17x13mm, không tăng sinh mạch (mũi tên đỏ).
– Tháng 3/2024, đi khám định kỳ được chụp cắt lớp vi tính ngực, bụng: Hình ảnh nốt đặc thùy dưới phổi phải, khối ngấm thuốc kém gan trái,
=> Bệnh nhân được nhập trung tâm ung bướu tiếp tục điều trị.
Tiền sử:
– Bản thân: Viêm gan C từ năm 2016, bệnh ổn định, dừng điều trị từ năm 2017
– Gia đình: Chưa ai mắc bệnh lý liên quan.
Khám lâm sàng:
Bệnh nhân tỉnh
Thể trạng PS (performance status: chỉ số toàn trạng): 0 (nghĩa là không có triệu chứng, hoạt động bình thường)
Không sốt
Ăn được, đại tiểu tiện bình thường
Cân nặng: 60 kg Chiều cao: 168 cm BMI (là chỉ số khối cơ thể): 21,2 kg/m²
Da, niêm mạc bình thường
Sẹo mổ cũ phần da đầu thái dương chẩm trái
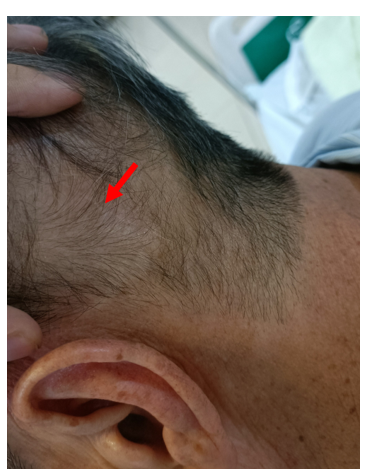
Hình 4: Hình ảnh sẹo mổ cũ vùng da đầu thái dương chẩm bên trái do phẫu thuật ung thư hắc tố ác tính kích thước khoảng 6 cm (mũi tên đỏ).
Tim đều, tiếng tim T1, T2 rõ, không có tiếng tim bệnh lý
Rì rào phế nang hai phổi rõ, không có tiếng bất thường ở 2 bên phổi
Bụng mềm, không chướng, gan lách không sờ thấy
Không yếu liệt, cơ lực chi trên, chi dưới 05/05
Các cơ quan khác chưa phát hiện bất thường.
Cận lâm sàng :
– Xét nghiệm công thức máu, chức năng đông máu, chức năng gan, thận: trong giới hạn bình thường.
– Xét nghiệm viêm gan:
+ Kháng thể chống lại viêm gan C (antiHCV) dương tính
+ Kháng nguyên bề mặt của viêm gan B (HbsAg) âm tính
– Chỉ điểm u: AFP: 9 ng/ml tăng nhẹ so với giá trị bình thường (bình thường < 5ng/ml) (AFP là 1 loại protein được tổng hợp bởi tế bào gan và túi noãn hoàng của bào thai, tăng trong trường hợp viêm gan mạn hoặc cấp, các tổn thương gan, xơ gan, ung thư biểu mô tế bào gan…).
– Nội soi dạ dày – đại trực tràng: Không có hình ảnh bất thường.
– Hình ảnh chụp cộng hưởng từ ổ bụng, cắt lớp vi tính ngực (tháng 3/2024):
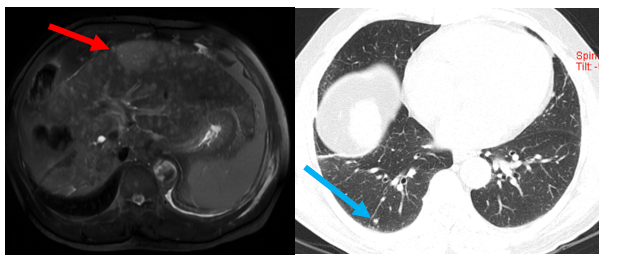
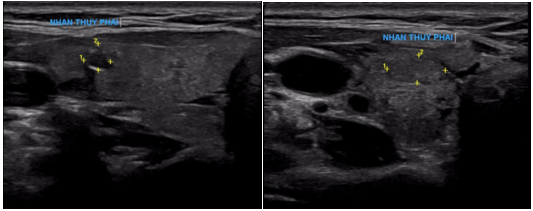
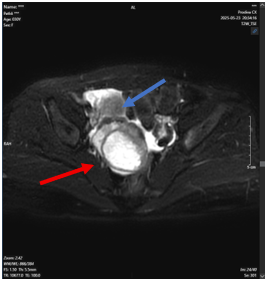
Hình 5: Hình ảnh chụp cộng hưởng từ ổ bụng (bên trái) và hình ảnh chụp cắt lớp vi tính ngực (bên phải) (Tháng 3/2024): Hình ảnh u gan đa ổ ở hạ phân thùy III, khối lớn nhất có kích thước 45x58mm, không rõ tính chất HCC (mũi tên đỏ). Hình ảnh nốt đặc nhỏ thùy dưới phổi phải kích thước 6 mm (mũi tên xanh).
– Bệnh nhân được chụp PET/CT (Positron Emission Tomography and Computed Tomography hay chụp cắt lớp ghi hình positron.
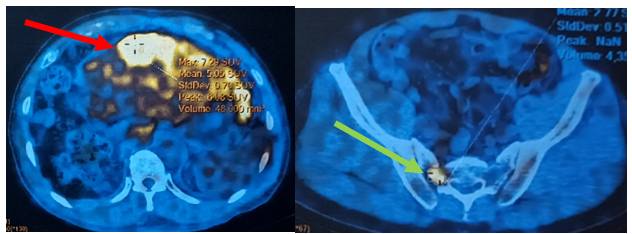
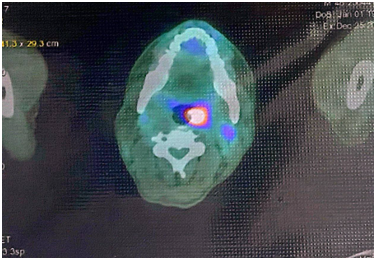
Hình 6: Hình ảnh chụp PET/CT: Hình ảnh khối ở gan hạ phân thùy III kích thước 36x66x71mm, tăng chuyển hóa FDG (SUV max= 7,3) (bình thường nhỏ hơn 2,5) (mũi tên đỏ) (FDG là một dược chất phóng xạ dùng trong chụp cắt lớp ghi hình positron, SUV max là giá trị hấp thu tiểu chuẩn tối đa FDG, tăng cao chuyển hóa FDG hướng tới gợi ý tổn thương ác tính). Không phát hiện hình ảnh tăng chuyển hóa FDG tại vị trí gan phải (tổn thương u gan cũ đã SIRT). Hình ảnh tăng chuyển hóa FDG tại cánh xương cùng, nghĩ đến do di căn (SUV max= 4,5) (mũi tên xanh).
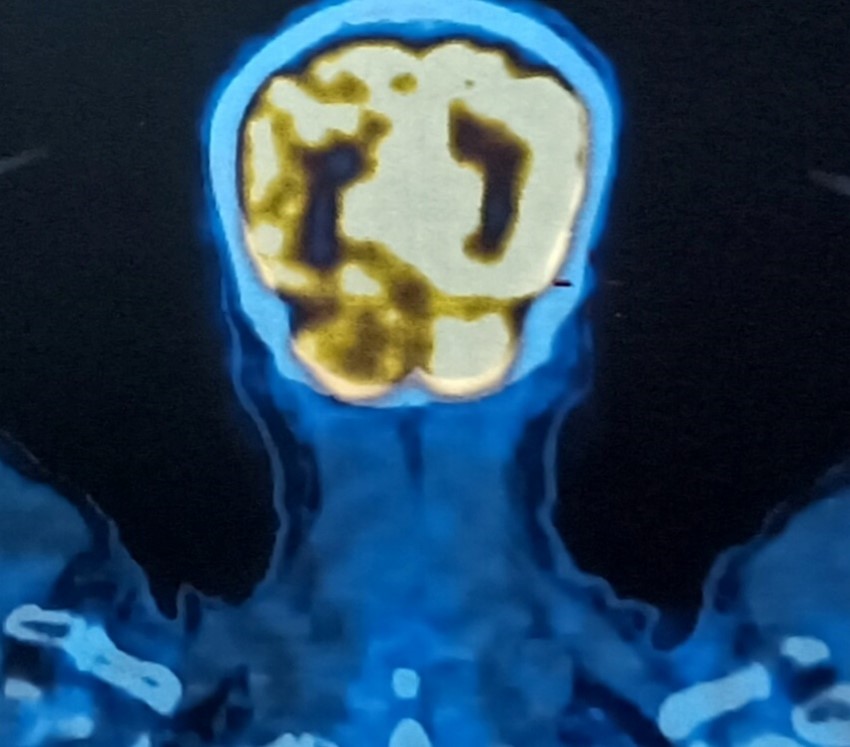
Hình 7: Hình ảnh chụp PET/CT: Không thấy hình ảnh tăng chuyển hóa FDG tại vùng thái dương chẩm trái (vị trí đã phẫu thuật ung thư hắc tố ác tính).
Như vậy, sau khi đã điều trị bằng phương pháp xạ trị trong chọn lọc với hạt vi cầu phóng xạ Y-90 ở gan (tháng 8/2020), bệnh đã ổn định, tổn thương u gan không còn tăng sinh mạch. Sau điều trị ung thư hắc tố tại vùng da đầu thái dương chẩm trái bằng phẫu thuật và xạ trị sau mổ.
Ở thời điểm hiện tại, bệnh nhân xuất hiện một tổn thương mới tại gan và tại xương (tăng chuyển hóa FDG), tổn thương tại phổi phải mặc dù không tăng chuyển hóa FDG nhưng không thể loại trừ là tổn thương ác tính (do kích thước nốt nhỏ, có thể âm tính giả) . Vì vậy cần phân biệt các tổn thương này là tổn thương do tái phát của ung thư biểu mô tế bào gan, của ung thư hắc tố hay là của một loại ung thư nào khác mới xuất hiện.
Do đó, bệnh nhân được sinh thiết tổn thương u gan, bổ sung các xét nghiệm chỉ điểm u khác.
Kết quả sinh thiết u gan: Hình ảnh mô bệnh học và hóa mô miễn dịch hướng tới u hắc tố ác tính di căn (Melanoma).
Các xét nghiệm chỉ điểm u khác đều trong giới hạn bình thường.
Chẩn đoán xác định: Ung thư hắc tố da đầu vùng thái dương chẩm trái đã phẫu thuật, xạ trị tái phát di căn gan đa ổ, theo dõi di căn xương, phổi, giai đoạn IV/ Ung thư biểu mô tế bào gan phải đã SIRT ổn định – viêm gan C.
Với bệnh nhân nam 79 tuổi, thể trạng PS: 0, bệnh nền ung thư biểu mô tế bào gan đã điều trị ổn định, viêm gan C, bệnh nhân được hội chẩn trung tâm bệnh nhiệt đới, được bổ sung xét nghiệm HCV-DNA (là 1 xét nghiệm sinh học phân tử đánh giá mức độ hoạt động của virus viêm gan C), đánh giá chức năng gan trước điều trị. Kết quả là các xét nghiệm này đều trong giới hạn bình thường. Vì vậy, bệnh nhân được điều trị tiếp tục điều trị ung thư hắc tố ác tính tái phát di căn.
Theo “ Hướng dẫn chẩn đoán và điều trị một số bệnh ung bướu năm 2020” của Bộ Y tế thì bệnh nhân có chỉ định dùng thuốc ức chế điểm kiểm soát miễn dịch Pembrolizumab, đồng thời kết hợp theo dõi các chỉ số men gan, chức năng gan và các tác dụng phụ của thuốc có thể xảy ra trong quá trình điều trị.
Ca lâm sàng này cho thấy, đây là trường hợp bệnh hiếm gặp, bệnh nhân được chẩn đoán ung thư biểu mô tế bào gan đã được điều trị bệnh ổn định, sau đó phát hiện và điều trị triệt căn ung thư hắc tố ác tính tại da. Song sau điều trị, bệnh nhân phát hiện tổn thương tại gan có tính chất ác tính (tăng chuyển hóa FDG), do đó cần loại trừ giữa ung thư biểu mô tế bào gan tái phát, hay ung thư hắc tố tái phát di căn hay là một bệnh ung thư khác mới xuất hiện. Vì vậy, bệnh nhân đã được sinh thiết tổn thương u gan và kết quả là do ung thư hắc tố di căn đến. Sau đó bệnh nhân được điều trị Pembrolizumab đơn trị kết hợp với theo dõi chỉ số men gan, chức năng gan và các tác dụng có thể di kèm của thuốc.