Case lâm sàng: Ung thư phổi tế bào nhỏ di căn não đa ổ
GS.TS Mai Trọng Khoa(1)(2) PGS. TS Phạm Cẩm Phương(1)(2), Ths.Bs. Hoàng Công Tùng(1), SV. Bùi Thị Mai (2)
1.Trung tâm Y học hạt nhân và Ung bướu, Bệnh viện Bạch Mai
2. rường Đại học Y dược – Đại học Quốc gia Hà Nội
Trên thế giới, hiện nay ung thư phổi đứng đầu tỷ lệ mắc và tỉ lệ tử vong trong những loại ung thư ở nam giới, đa số phát hiện bệnh ở giai đoạn muộn. Theo GLOBOCAN 2020, mỗi năm có hơn 2,21 triệu người mới mắc ung thư phổi đứng thứ 2 và đứng đầu về tỷ lệ tử vong gần 1,8 triệu người.
Ung thư phổi được chia thành hai loại chính là ung thư phổi tế bào nhỏ (Small cell lung cancer – SCLC) – chiếm khoảng 10-15% và ung thư phổi không tế bào nhỏ (non small cell lung cancer) – chiếm khoảng 85%. Có trên 2/3 số bệnh nhân SCLC lúc phát hiện đã ở giai đoạn lan tràn, tiên lượng thường rất xấu, thời gian sống ngắn nếu không điều trị. Hiện nay thường dùng chủ yếu hai phương pháp hóa trị và xạ trị để điều trị SCLC, bệnh nhân đáp ứng tốt ở giai đoạn khu trú (50-80%). Nhưng chỉ 5-10% số bệnh nhân sống trên 5 năm do bệnh tái phát.
Dưới đây chúng tôi xin trình bày một trường hợp bệnh nhân mắc ung thư phổi tế bào nhỏ di căn não đa ổ.
* Hành chính
- Họ và tên: V.Đ.K
- Giới tính: Nam
- Tuổi: 67
- Nghề nghiệp: Hưu trí
- Địa chỉ: Huyện Chương Mỹ, Thành phố Hà Nội
* Lí do vào viện: Khó thở, ho khạc đờm
* Bệnh sử: Cách vào viện 2 tuần, bệnh nhân xuất hiện khó thở tăng dần kèm ho khạc nhiều, đờm trắng, đau đầu thường xuyên, ăn uống được, không rõ gầy sút cân, không rõ đau ngực. Đi khám và điều trị ở Bệnh viện Phạm Ngọc Thạch Hồ Chí Minh khoảng 5 ngày không đỡ, chuyển Bệnh viện Bạch Mai được chụp cắt lớp vi tính ngực phát hiện u thuỳ dưới phổi phải vào Trung Tâm Hô Hấp đánh giá, điều trị nội khoa, đã sinh khiết u phổi chẩn đoán: Ung thư biểu mô loại tế bào nhỏ.
=> Chuyển đến Trung tâm Y học hạt nhân và Ung bướu Bệnh Viện Bạch Mai điều trị tiếp.
* Khám lúc vào viện:
– Bệnh nhân tỉnh, G: 15đ
– Không sốt, không nôn, không đau đầu
– Toàn trạng: ECOG 1
– Thể trạng trung bình (Chiều cao: 1,72m; Cân nặng: 68kg=> BMI: 22,99)
– Mạch: 84 chu kỳ/phút; Huyết áp: 105/70 mmHg; SpO2 95% (thở oxy kính 1l/p)
– Nhịp tim đều
– Phổi giảm thông khí, rale rít, rale ngáy hai bên phổi
– Bụng mềm, không chướng, gan lách không sờ thấy
* Tiền sử:
– Bản thân
+ Bệnh phổi tắc nghẽn mạn tính( COPD) nhóm E trên 30 năm điều trị nội khoa thường xuyên.
+ Thói quen: hút thuốc lá trên 30 năm, ngày 1 bao; uống rượu thường xuyên.
– Gia đình
+ Chưa phát hiện các bệnh lý ác tính
* Xét nghiệm cận lâm sàng
– Huyết học: Hồng cầu: 3,76 T/L (giảm); Bạch cầu: 8,9 G/L- Tiểu cầu: 336 G/L (trong giới hạn bình thường)
– Hóa sinh máu: Albumin: 39,6 g/L; AST: 22 U/L; ALT: 19 U/L (trong giới hạn bình thường); CRP: 13,3mg/L
– Đông máu: Pt(s): 11.3s; Pt (%): 99%; INR: 1.03 (trong giới hạn bình thường)
– Chất chỉ điểm khối u:
+ CEA: 13,08 ng/mL (tăng)
– Vi sinh: HCV Ab: (-); HBsAg: (-); Mycobacterium tuberculosis(lao ) : âm tính; Dịch phế quản: chưa phát hiện bất thường.
– Đo chức năng hô hấp: Rối loạn thông khí tắc nghẽn mức trung bình – test
dãn phế quản không đáp ứng.
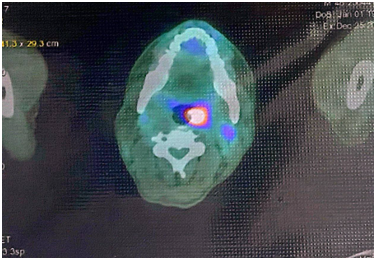
– Chẩn đoán hình ảnh:
+ Hình ảnh chụp cắt lớp vi tính đa dãy (MSCT) ổ bụng có tiêm thuốc cản quang:
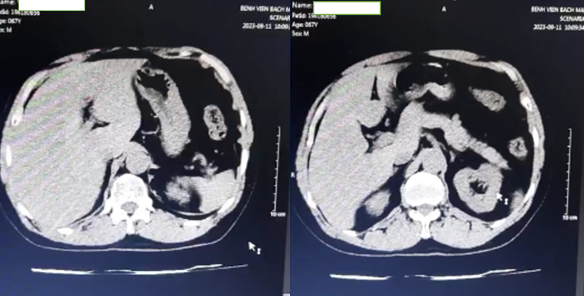
Hình 1. Hình ảnh chụp cắt lớp vi tính đa dãy ổ bụng chưa phát hiện hình ảnh bất thường.
+, Hình ảnh chụp MSCT lồng ngực có tiêm thuốc cản quang:
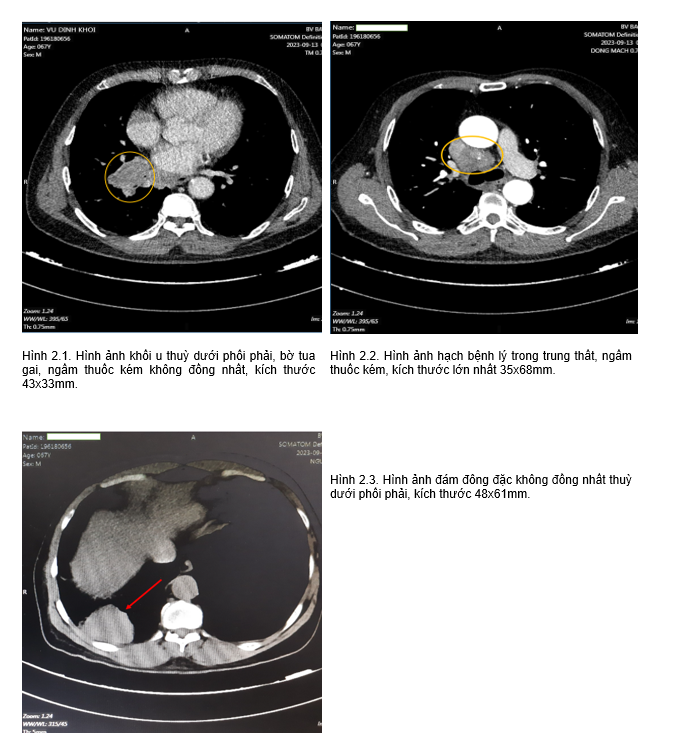
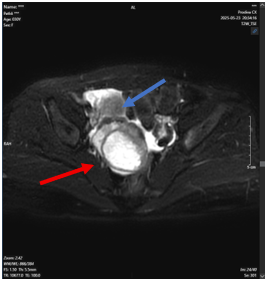
+ Hình ảnh cộng hưởng từ( MRI) sọ não:
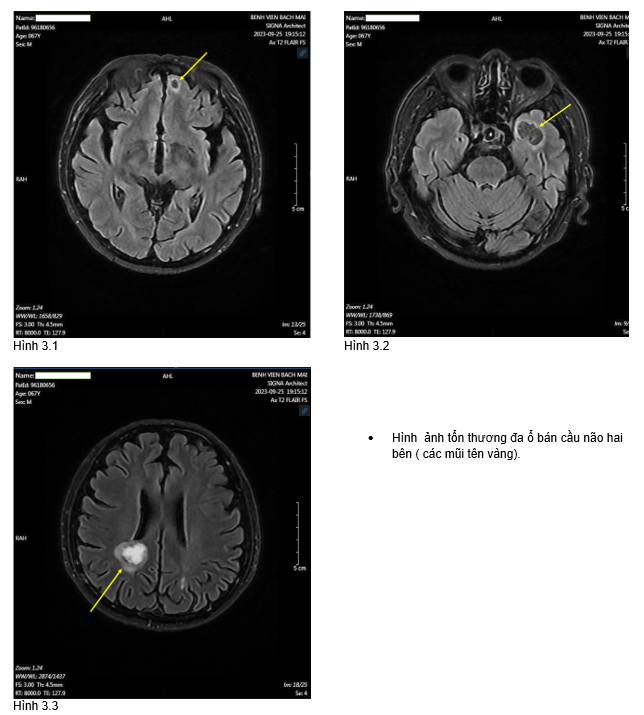
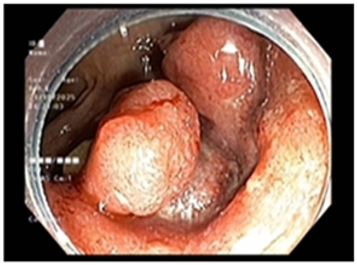
+, Soi phế quản:
– Tổn thương thâm nhiễm, chít hẹp lòng phế quản thuỳ dưới phải.
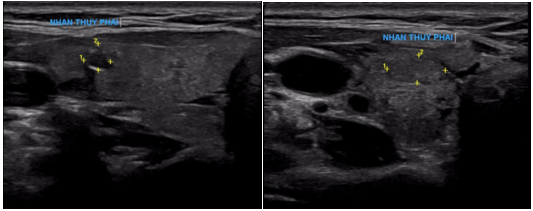
+, Siêu âm vùng cổ:
– Chưa có bất thường, không phát hiện hạch cổ.
* Chẩn đoán xác định
Ung thư biểu mô loại tế bào nhỏ phổi phải, T4N2M1b – di căn não đa ổ / COPD nhóm E.
* Hướng điều trị: Miễn dịch + Xạ trị gia tốc toàn não
- Điều trị miễn dịch theo phác đồ:
Carboplatin AUC 5, truyền tĩnh mạch ngày 1
Etoposide 100mg/m, truyền tĩnh mạch ngày 1-3
Atezolizumab 1.200mg, truyền tĩnh mạch ngày 1
Chu kỳ 21 ngày x 4 chu kỳ.
Sau đó duy trì atezolizumab, liều: 1.200mg, truyền tĩnh mạch ngày 1, chu kỳ 21 ngày.
- Xạ trị gia tốc toàn não: liều 30Gy trong 10 buổi.
Bệnh nhân đang được tiếp tục theo dõi và điều trị tại Trung tâm Y học hạt nhân và Ung bướu – Bệnh viện Bạch Mai.