CA LÂM SÀNG:
ĐIỀU TRỊ ĐA MÔ THỨC UNG THƯ TRỰC TRÀNG TẠI BỆNH VIỆN BẠCH MAI
GS. TS. Mai Trọng Khoa, PGS. TS. Phạm Cẩm Phương, PGS. TS. Phạm Văn Thái, ThS. BSNT. Hoàng Công Tùng, ThS. Lê Văn Long, Sinh viên Ngô Phương Thủy
Đặt vấn đề
Ung thư đại trực tràng là một bệnh ung thư ác tính thường gặp, đứng thứ 4 trong số các loại ung thư phổ biến nhất ở Việt Nam theo GLOBOCAN 2022[1]. Phẫu thuật triệt căn hiện nay vẫn là phương pháp điều trị chủ yếu, đóng vai trò quyết định tiên lượng lâu dài ở bệnh nhân ung thư trực tràng giai đoạn sớm. Tuy nhiên, ở giai đoạn bệnh tiến triển hoặc có di căn, hóa trị bổ trợ giữ vai trò hết sức quan trọng, góp phần kéo dài thời gian kiểm soát bệnh, cải thiện sống còn toàn bộ và làm giảm nguy cơ tái phát.
Hiện nay, phẫu thuật một thì ngày càng được áp dụng rộng rãi nhờ sự phát triển của kỹ thuật nội soi, giúp bảo tồn cơ vòng hậu môn tốt hơn, giảm thời gian nằm viện và rút ngắn thời gian hồi phục, dần thay thế các phẫu thuật hai thì. Tuy nhiên, trong những trường hợp khối u gây biến chứng hoặc tình trạng toàn thân của người bệnh không cho phép đảm bảo an toàn miệng nối, việc chỉ định làm hậu môn nhân tạo bảo vệ là cần thiết. Sau khi tình trạng người bệnh ổn định, hậu môn nhân tạo sẽ được đóng lại, thường sau khoảng 4–6 tuần với HMNT là hồi tràng, hoặc sau 3-6 tháng với HMNT là đại tràng.
Sau đây tôi xin trình bày một trường hợp ung thư trực tràng cao được phẫu thuật triệt căn và làm HMNT hồi tràng bảo vệ miệng nối.
- Hành chính:
- Họ tên BN: Đ.T.H, nữ 60 tuổi
- Địa chỉ: Hà Nội
- Nghề nghiệp: Lao động tự do
- Lý do vào viện: phẫu thuật đóng HMNT
Bệnh sử:
Cách vào viện 2 tháng, bệnh nhân xuất hiện đau bụng âm ỉ vùng quanh rốn, đau liên tục, không lan, đại tiện phân lỏng có lẫn máu, không nôn, ăn uống kém kèm gầy sút 8kg/6 tháng, khám tại Bệnh viện Bạch Mai được nội soi đại trực tràng phát hiện tổn thương sùi loét dễ chảy máu được sinh thiết có kết quả là ung thư biểu mô tuyến biệt hóa. Bệnh nhân được phẫu thuật cắt đoạn đại tràng sigma – trực tràng và làm hậu môn nhân tạo, nạo vét hạch D3 (pT3N1M0) kèm làm HMNT hồi tràng bảo vệ miệng nối. Sau phẫu thuật 4 tuần, bệnh nhân phục hồi ổn định, được tiến hành phẫu thuật đóng HMNT và được hội chẩn hội đồng đa chuyên khoa tiếp tục điều trị hóa trị bổ trợ.
Tiền sử: Tăng huyết áp 3 năm, điều trị không thường xuyên
- Khám lâm sàng:
- Bệnh nhân tỉnh, PS 1
- Thể trạng trung bình: Cân nặng: 50kg. Chiều cao: 160
- Huyết động ổn định.
- Hạch ngoại vi không sờ thấy.
- Bụng mềm, không có phản ứng thành bụng. Gan, lách không sờ thấy.
- Vết mổ đóng HMNT ở vị trí hố chậu phải còn chỉ, có ít dịch hồng không thấm băng, không chảy máu, không chảy mủ, không nề đỏ.
- Tim đều, T1, T2 rõ, không tiếng thổi bất thường.
- Phổi rì rào phế nang rõ, không rales.
- Các xét nghiệm cận lâm sàng:
a) Trước phẫu thuật
- Xét nghiệm: tổng phân tích tế bào máu, chức năng gan thận, điện giải đồ trong giới hạn bình thường, HIV âm tính, HBsAg âm tính, HCV âm tính, chỉ điểm u CEA: 2,59 ng/mL.
- Nội soi đại trực tràng:
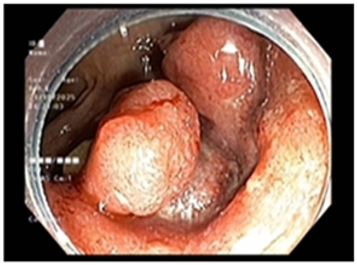
Hình 1: Hình ảnh khối u trực tràng cao qua nội soi chiếm gần hết chu vi, gây hẹp lòng trực tràng trên 1 đoạn 3cm, dễ chảy máu.
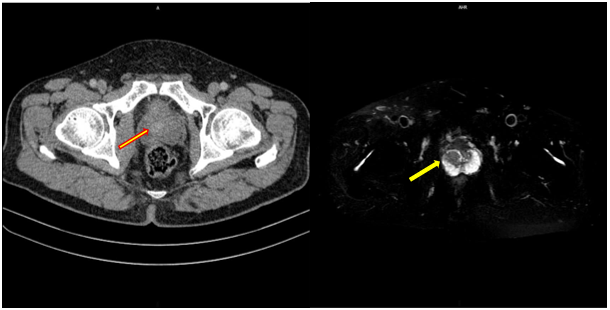
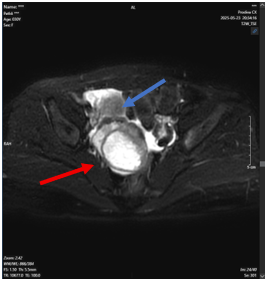
- CT scanner ổ bụng :
Hình 2: Hình ảnh khối u trực tràng giữa qua chụp CLVT. Trực tràng giữa thành dày không đều quanh chu vi, chỗ dày nhất 17mm, trên đoạn dài 40mm, không rõ cấu trúc lớp, ngấm thuốc mạnh sau tiêm.
- MRI vùng tiểu khung :
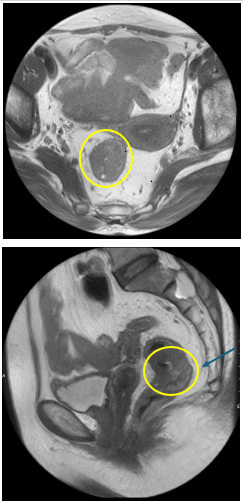
Hình 3: Hình ảnh khối u trực tràng qua MRI cách rìa hậu môn 55mm, ngang mức bờ dưới S3 và xương cụt, dài 35mm, dày nhất 15mm.
+ T : Xâm lấn đến lớp cơ, chưa rõ thâm nhiễm mỡ ra ngoài khoang mỡ xung quanh trực tràng. Tương ứng T2/3a
+ N: Tương ứng N1
- Số hạch mạc treo trực tràng nghi ngờ ác tính :1
- Số hạch chậu trong nghi ngờ ác tính : 0
- Số hạch khoang bịt nghi ngờ ác tính : 0
+ MRF (-)
+ EMVI (-)
b) Sau phẫu thuật
– Kết quả giải phẫu bệnh sau mổ : Ung thư biểu mô tuyến biệt hóa vừa, mô u xâm lấn tới lớp thanh mạc, mô đệm u tăng sinh xơ và xâm nhập các tế bào viêm mạn tính, mô u di căn 1/15 hạch, 2 đầu diện cắt không còn u.
+ Không có mất biểu hiện gen MMR ( pMMR).
+ Xét nghiệm gen BRAF,KRAS,NRAS chưa phát hiện đột biến.
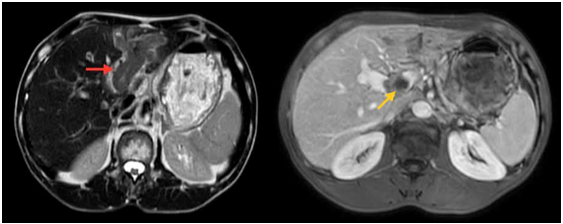
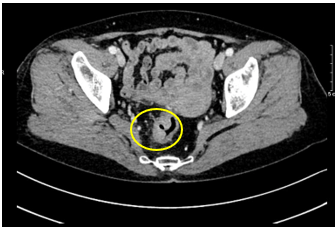
– CT scanner ổ bụng : chưa phát hiện hình ảnh tái phát tại miệng nối
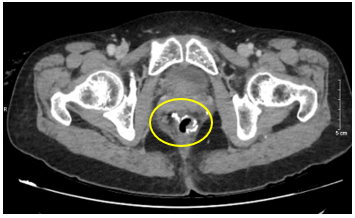
Hình 4: Hình ảnh miệng nối đại–trực tràng qua CLVT, miệng nối thông tốt, không ghi nhận rò rỉ/ bục miệng nối, không có tụ dịch, không thấy khối bất thường choán chỗ.
- Chẩn đoán xác định: Ung thư trực tràng cao đã phẫu thuật (pT3N1M0) giai đoạn III A; không mất biểu hiện gen pMMR, BRAF (-) ,KRAS (-), NRAS (-)
- Hướng điều trị tiếp theo: Bệnh nhân được hội chẩn tại hội đồng đa chuyên khoa và được chỉ định hóa trị bổ trợ với phác đồ FOLFOX-4, dự kiến 12 chu kỳ. Chúng tôi sẽ tiếp tục theo dõi và cập nhật kết quả sau khi bệnh nhân hoàn thành liệu trình điều trị.
Tóm lại:
Đây là trường hợp bệnh nhân ung thư trực tràng cao, được phẫu thuật cắt đoạn đại tràng sigma – trực tràng kèm vét hạch và làm hậu môn nhân tạo bảo vệ miệng nối. Sau 4 tuần, khi tình trạng toàn thân ổn định, bệnh nhân đã được đóng hậu môn nhân tạo. Hướng điều trị tiếp theo của bệnh nhân là hóa trị bổ trợ.
Nói chung thì việc phát hiện sớm và áp dụng chiến lược điều trị phù hợp, trong đó phẫu thuật đóng vai trò then chốt ở bước đầu, sẽ giúp nâng cao hiệu quả điều trị và tiên lượng lâu dài cho bệnh nhân ung thư trực tràng.